收錄於合集#心腦血管疾病120個
1、高血壓危象
高血壓危象的關鍵在於了解靶器官損害程度,評估有無繼發性高血壓。
1、臨床特徵(1)血壓:血壓舒張壓高於 130 mmHg,血壓突然升高。(2)眼底視網膜病變:出血、滲出或(和)視乳頭水腫。必要時可散瞳檢查。新發的出血、滲出、視神經乳頭水腫情況存在則提示高血壓急症。(3)神經系統表現:頭痛、嗜睡、抽搐、昏迷。注意評估意識狀態、有無腦膜刺激征、視野改變及局部病理性體徵等。(4)心臟:心臟增大,可出現急性左心衰竭。患者出現呼吸困難,肺部聽診可發現有無肺水腫。心臟檢查可發現心臟擴大、頸靜脈怒張、雙肺底濕囉音、病理性第三心音或奔馬律。(5)腎臟:少尿、氮質血症、尿毒症的表現。腹部聽診可聞及腎動脈狹窄導致的雜音。(6)胃腸道反應:噁心,嘔吐。
2、處理要點(1)儘快降血壓:可以服用硝酸甘油、利喜定對患者進行靜脈給藥,快速降低患者的血壓。(2)當患者出現高血壓危象時,應立即幫助患者採取半臥位休息,必要時要給患者吸氧,並保持患者休息環境的安靜。(3)臨床觀察:密切觀察患者的血壓變化情況,最好是能夠進行24小時的動態血壓檢測,做好記錄,與此同時,還要進行心電監護,觀察患者的心率和心律變化情況,如果出現異常要及時進行處理。(4)觀察和預防併發症:觀察患者的心率和心律變化情況,及時發現是否有呼吸困難、心悸等情況的出現。
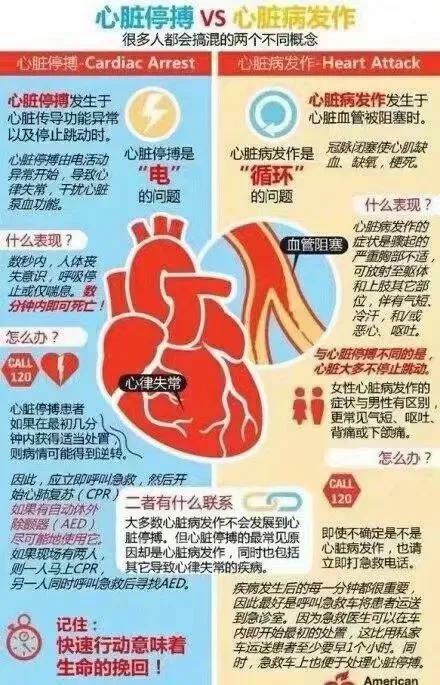
2、心源性猝死
1、心源性猝死的臨床過程可分為 4 個時期(1)前驅期:可能沒有明顯表現,部分患者會出現心慌、氣促、疲乏、胸痛等症狀。(2)終末事件期:主要表現為眩暈、黑蒙;突發心慌;迅速加重的呼吸困難;劇烈胸痛等。(3)心臟驟停期心臟驟停的症狀和體徵如下:①突然的意識喪失常或抽搐、可伴有驚厥;②大動脈(頸動脈、股動脈)搏動消失,脈搏捫不到,血壓測不出;③聽診心音消失;④嘆息樣呼吸或呼吸停止伴發紺;⑤瞳孔散大。(4)生物學死亡期:生物學死亡,即腦、心、肺、肝、腎等臟器功能永久性喪失,則無法再搶救成功。
2、處理要點基本生命支持:(1)開放氣道:一旦確診心臟驟停,立即就地進行心肺復甦,同時呼救;(2)人工呼吸:迅速確定呼吸是否停止;(3)胸外按壓:檢查頸動脈搏動,如動脈搏動消失,立即胸外按壓(4)人工呼吸和胸外按壓同時進行如一人進行心肺復甦時,胸外按壓與人工呼吸之比約為 30:2。
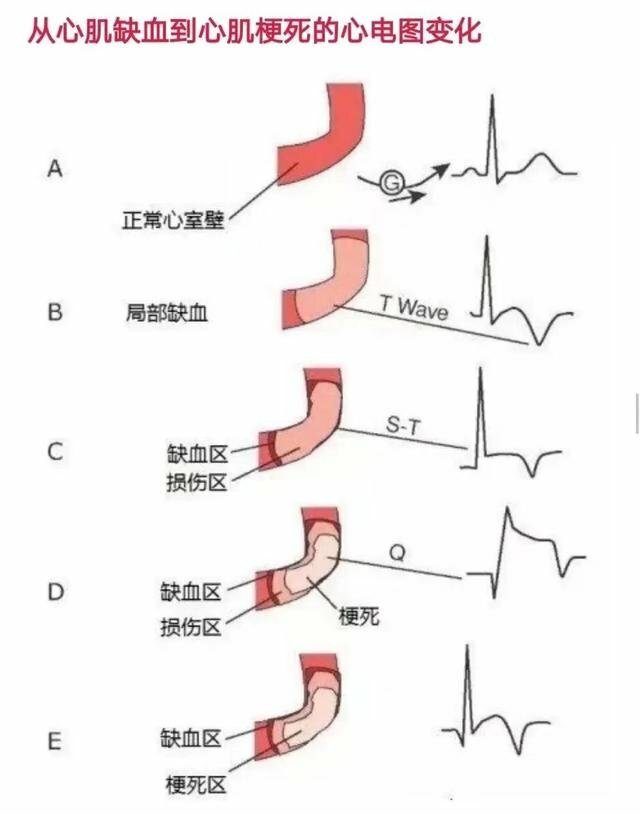
3、急性心肌梗死
1、臨床特徵(1)突然發作劇烈而持久的胸骨後或心前區壓榨性疼痛,服用硝酸甘油後不能緩解。
(2)少數患者無疼痛,首發可以急性左心衰和休克為表現。
(3)部分患者疼痛位於上腹部,可能誤診為胃穿孔、急性胰腺炎等急腹症;少數患者表現頸部、下頜、咽部及牙齒疼痛,易誤診。
(4)神志障礙:可見於高齡患者。(5)全身症狀:難以形容的不適、發熱。(6)胃腸道症狀:表現噁心、嘔吐、腹脹等,下壁心肌梗死患者更常見。(7)心律失常:見於 75%~95% 患者,發生在起病的 1~2 周內,以 24 小時內多見,前壁心肌梗死易發生室性心律失常,下壁心肌梗死易發生心率減慢、房室傳導阻滯。(8)心力衰竭:主要是急性左心衰竭,在起病的最初幾小時內易發生,也可在發病數日後發生,表現為呼吸困難、咳嗽、發紺、煩躁等症狀。(9)低血壓、休克,由於心排血量急劇減少,可引起心源性休克。
2、處理要點(1)監護和一般治療;(2)鎮靜止痛(可給與杜冷丁或地西泮);(3)調整血容量;(4)再灌注治療,縮小梗死面積藥物治療(再灌注治療是急性ST段抬高心肌梗死最主要的治療措施);(5)抗心律失常;
(6)急性心肌梗死合併心源性休克和泵衰竭的治療。
4、房 顫
1、三大臨床表現(1)心悸:由於房顫使心房的收縮功能喪失,心室收縮變得不規律,室率增快,病人最常見的症狀是心悸。
(2)眩暈:頭暈眼花或者昏倒;胸部不適:疼痛、壓迫或者不舒服;
(3)氣短:在輕度體力活動或者休息時感覺呼吸困難;
如合併冠心病,病人可出現心絞痛、眩暈、暈厥,嚴重可出現心力衰竭及休克。
(4)心電圖表現顯示P波消失,出現一系列細小而形態與振幅均不規則的心房顫動波(f波),頻率為350~600次/分,且心室率極不規則。
2、處理要點當房顫發生時,首先應進行復律(藥物復律或電復律)、控制心室率及抗凝治療(華法林)。
因此,應首先查清病因積極進行治療。一般在房顫或房撲發作前,先出現頻繁房早,應予以積極治療,以防發展為房顫或房撲。
對於反覆頻繁發作者,可摸索適當抗心律失常藥物以最小劑量予以長期維持,防止復發。
5、室 顫
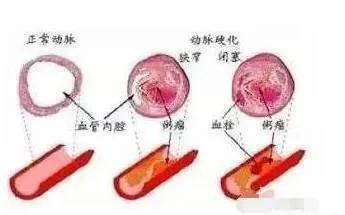
1、主要表現
(1)室顫患者很快就會出現肢體抽動、意識喪失及心音和脈搏消失,呼吸於數十秒後停止。
(2)多數患者有發紺,即口唇青紫,部分患者有大小便失禁,如果沒有得到及時救治,數分鐘後逐